「せん妄」は、がん患者さんや家族の方に「必ず」知っておいてほしい症状の1つです。
せん妄を正しく理解していないと、それを起こした自分のことを信じられなくなったり、不安で治療に前向きになれなくなったり、傷ついて長い間後悔する日々を過ごしてしまうかもしれません。
がん家族の方は、せん妄を起こしたことに衝撃を受け、どう接したら良いかわからなくなってしまうことがあります。
そして、せん妄は誰にでも起こる可能性がある症状です。
このようなつらい体験を避けるために「せん妄を正しく理解すること」は、とても大切です。
そこで今回、
「せん妄とは何か?」
「なぜ起こるのか?」
「どう対策すれば良いか?」
について、一緒に見ていきたいと思います。
せん妄を正しく理解して、対処する術を知っておきましょう!


「せん妄」とは?
まず、せん妄とは何か?
その定義は以下のようになっています。
せん妄とは、身体的異常や薬物の使用を原因として急性に発症する意識障害(意識変容)を本態とし、失見当識などの認知機能障害や幻覚妄想、気分変動などのさまざまな精神症状を呈する病態である。
アメリカ精神医学会編「精神疾患の診断・統計マニュアル第5版」(DSM-5, 2013)
日本でもこの基準が適用され、「がん患者におけるせん妄ガイドライン1)」にも記載されています。
そして、診断には一般的にDSM-5(TR)2)が活用されています。
DSM-5(TR)
A:注意の障害(注意の方向付け、集中、維持、転換する能力の低下)および環境に対する意識の低下
B:その障害は短期間のうちに出現し(通常数時間~数日)、もととなる注意および意識水準からの変化を示し、さらに1日の経過中で重症度が変動する傾向がある。
C:さらに認知の障害を伴う(例:記憶欠損、失見当識、言語、視空間認知、知覚)
D:基準AおよびCに示す障害は、他の既存の、確定した、または進行中の神経認知障害ではうまく説明されないし、昏睡のような覚醒水準の著しい低下という状況下で起こるものではない
E:病歴、身体診察、臨床検査値から、その障害が他の医学的疾患、物質中毒または離脱(すなわち乱用薬物や医薬品によるもの)、または毒物への曝露、または複数の病因による直接的な生理学的結果により引き起こされたという証拠がある
上記A~Eのすべてを満たす場合にせん妄と診断する。
これでは少しイメージしにくいと思うので、具体的な症状の例をあげてみましょう。
「会話のつじつまが合わない」
「周りの状況が理解できず混乱している」
「病院と家を間違える」
「幻覚が見える」
「夕方になると様子がおかしくなる」
などが、それに該当します。
このような例を見ると、「認知症?」と思われる方もいるかもしれませんが、認知症とは多くの点で異なっています。3)
せん妄
- 数時間~数日で発症
- 症状の変動が激しく、一般的に夜間に悪化
- 意識の低下がある
- 認知識能の低下より幻覚などが多い
- 原因は身体的要因など様々
認知症
- 数か月~数年で発症
- 月~年で徐々に進行する
- 意識は清明
- 認知機能の低下
- 原因は脳自体によるもの
せん妄を起こした人の多くは、その時のことを恐怖感などと一緒に思い出すことができると言われています。4)
そのため「本来の自分では考えられない行動を起こしてしまった」と後悔して傷つき、不安になってしまうのです。
また患者さんを支える家族の方も、その症状に驚いたり負担に感じるなど「つらい体験」として認識すると言われています。
がん患者さんの尊厳を傷つけ、家族関係にも悪影響を与えてしまう可能性のある「せん妄」。
これは誰にでも起こり得る症状と知り、正しく理解することが大切です。
(一般病棟の入院患者の10~30%、緩和ケア病棟の42%の患者さんがせん妄を発症したという報告もあります。)1)
せん妄(焚き火)を起こす「3因子」
では、なぜせん妄は起こってしまうのでしょうか?
その原因や対策を考えるためには「せん妄を起こす3因子」を理解することが大切です。
「せん妄=焚火(たきび)」としてイメージしてください。
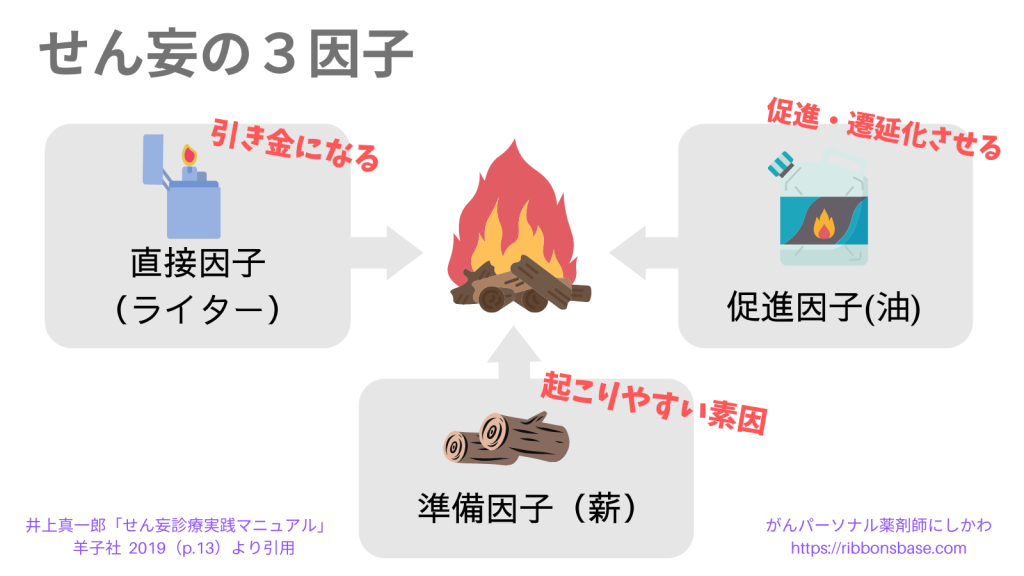
焚火をするためには、
その土台となる薪(まき)「準備因子」
火を起こすためのライター「直接因子」
大きく燃やすための油「促進因子」
この3つの要素が必要ですよね。
焚火に必要な3つの因子、それぞれが何に該当するかというと以下のようになります。
準備因子(薪)
- 高齢(70歳以上)
- 認知症
- アルコール多飲
- せん妄を起こしたことがある など
直接因子(ライター)
- 薬剤(ベンゾジアゼピン系薬、オピオイド、抗コリン薬、ステロイドなど)
- 手術
- 脱水
- 低栄養
- 高カルシウム血症
- 転移性脳腫瘍 など
促進因子(油)
- 身体的苦痛(痛み、便秘、視力低下、聴力低下、身体拘束など)
- 精神的苦痛(不安、抑うつなど)
- 環境変化(入院、明るさ、騒音など)
- 睡眠(不眠、睡眠関連障害など)
がんを治療中の方の多くは、このうちの複数の因子を抱えていると思われます。
例えば直接因子として、がんの手術、痛みを抑えるための鎮痛薬、ステロイドの使用、骨転移による高カルシウム血症。
促進因子として、がんによる痛み、薬の副作用による便秘、不眠や不安感など。
「多くのリスク因子をかかえていて、せん妄を起こしやすい状態である」ということを知っておくことは大切です。
 にしかわ
にしかわ症状を理解できたら、次は対策について見ていきましょう!
せん妄の予防と対策
せん妄の対策としては、主にリスク因子の除去と、薬物療法があります。
実際におこなう手順としては、
①直接因子への対応
↓
②促進因子の除去
↓
③薬物療法
といった流れになります。3)
それぞれどのように対策していくか詳細を見ていきましょう。
①直接因子への対応
直接因子は焚火の「火をつける」役割です。
直接因子は、薬剤、手術、脱水、低栄養などがありますが、特に「薬剤」によるものに注意が必要です。
少し難しい話をしますが、せん妄はアセチルコリンの欠乏、ドパミン・グルタミン酸・ノルアドレナリンの過剰によって起こると考えられているため、そのような作用を有する薬剤は、せん妄のリスクになると考えられています。
具体的にどんな薬か、その例をお示しします。
〇抗コリン薬(お腹の痛み止め、パーキンソン病などに使用)
アトロピン、ブチルスコポラミン、トリヘキシフェニジル、ビペリデンなど
〇抗ヒスタミン薬(アレルギー症状などに使用)
ヒドロキシジン、ジフェンヒドラミン、シメチジンなど
〇オピオイド鎮痛薬(がんの痛みなどに使用)
モルヒネ、オキシコドン、ヒドロモルフォン、フェンタニルなど
〇ベンゾジアゼピン系薬(睡眠薬、抗不安薬として使用)
ブロチゾラム、エチゾラム、アルプラゾラム、(ゾルピデム、ゾピクロン)など
〇副腎皮質ステロイド
プレドニゾロン、デキサメタゾンなど
これらの薬剤を必要に応じて中止したり、変更するなどして対応します。
「せん妄かもしれない」と思ったら医療従事者へ伝えることはもちろん、お薬手帳を見て確認してみてください。
②「促進因子の除去」
促進因子への働きかけで、せん妄の発症を50%抑えることができると考えられています。5)
そして促進因子の除去は、患者さんご自身、家族の方ができることです。
おさらいですが促進因子は、身体的苦痛、精神的苦痛、環境変化、睡眠などがありました。
これを可能な限り取り除くことが重要です。
具体的には、以下のような方法があります。1)
- 痛みや便秘、尿閉などの症状を定期的に確認して適切な治療を行う
- 視力や聴力を補助する道具(眼鏡や補聴器)を利用する
- 不安や抑うつに対応する
- 睡眠を十分に確保する
- カレンダーや時計を目に入る場所に配置する
- 普段から使用している日用品をそばに置いておく
- ハサミなど危険物は取り除いておく
- 昼夜のメリハリをつけるため日中はカーテンを開けて日光を取り入れる
- 寝る時は真っ暗ではなく薄明りにする
- 早期離床を促し積極的にリハビリテーションを導入する
- 家族がそばにいて安心感を与える など
③薬物療法
最後に薬物療法ですが、これはせん妄を「治す」のではなく、「症状を抑える」対症療法として行います。
直接因子や促進因子へのアプローチを行った上で検討する対策です。
実際に使用されるお薬としては、クエチアピン、リスペリドン、ハロペリドールなど。
それぞれの薬剤の特徴を加味した上で、症状などに合わせて選択されます。
「薬に頼りたくない…」と考える方もいると思いますが、必要なときに必要な薬を頼るのは悪いことではありません。
我慢せず医療者に伝え、医師から処方された際は有効に活用しましょう。
また症状の出現があったことをアプリなどで記録して医療者に伝えることも有用です。


まとめ
せん妄について知っていただけましたか?
医療者は、せん妄を発症した患者の20~50%程度しか症状を認識していないというデータもあります。6)
そのため、もしご自身やご家族が「最近様子がおかしいことがある」と気がついたら、必ず医療者へそのことを伝えてください。
そして、この記事を読み返してください。
読み返してみて「せん妄かも」と感じたら、医療者へ「せん妄かもしれないです」と遠慮せずに伝えましょう。
では、今回のまとめです。
せん妄って知っていますか?
- せん妄は誰にでも起こる
- 認知症とは、急に起こる、意識の障害などの点が異なる
- 準備因子、直接因子、促進因子によって起こる
- 直接因子の調整を検討する
- 促進因子の除去を試みる
- 患者さんや家族でできる環境調整を行う
- 薬は対症療法として使う
- 「最近様子がおかしい」と感じたら必ず医療従事者へ伝える


参考文献:
1)一般社団法人日本サイコオンコロジー学会、一般社団法人日本がんサポーティブ学会編集「がん患者におけるせん妄ガイドライン2022年版(金原出版)
2)DSM-5-TR Fact Sheets 「Delirium」 Delirium (psychiatry.org)
3)緩和ケアレジデントマニュアル第2版「34せん妄」(p.329-337)より一部改編
4)Breitbart W Psychosomatics 2002 May-Jun;43(3):183-94.PMID: 12075033
5)Hshieh et al. JAMA Intern Med.2015 Apr;175(4):512-20.PMID: 25643002
6)SK Inouye et al. Arch Intern Med. 2001 Nov 12;161(20):2467-73.PMID: 11700159



最後まで読んでいただき、ありがとうございました。
この記事が参考になる思った方は、SNSでシェアをお願いします。



この記事を書いた人
薬剤師として総合病院に10年間勤務し、がん専門薬剤師、緩和薬物療法認定薬剤師、NRサプリメントアドバイザーを取得 / 緩和ケアチーム立ち上げ / 2020年よりがん患者さん向けに情報発信を開始 / 薬局で勤務しながら(株)Ribbons Baseを運営 / MBA(経営学修士) / 超リテラシー大全(サンクチュアリ出版)監修協力
にしかわ@がん患者さんのためのパーソナル薬剤師(@Pharma_nishi) / Twitter












コメント